

Un caso su tre ha meno di 5 anni. Un solo specialista in Ticino segue oltre 100 famiglie. Aumentano i baby pazienti e si chiedono più risorse e personale
Aumentano i casi gravi di diabete nei bambini e l’età si abbassa sempre più. Negli ultimi 20 anni si è registrato un aumento di oltre il 50 per cento dei pazienti pediatrici con chetoacidosi, una complicanza metabolica associata all’esordio del diabete mellito di tipo 1; se non curato tempestivamente può portare al coma. «I casi aumentano, ne abbiamo una decina l’anno in Ticino, e l’età si abbassa sempre più. Al momento della diagnosi, oltre un terzo dei pazienti ha meno di 5 anni. Vent’anni fa, il 70% aveva tra i 5 ed i 10 anni», ci spiega il dottor Piero Balice, responsabile del servizio di endocrinologia e diabetologia pediatrica all’Istituto pediatrico della Svizzera italiana. È l’unico punto di riferimento specialistico in Ticino. Oltre cento famiglie attualmente sono seguite dal pediatra endocrinologo e dal suo team (due infermiere, entrambe a tempo parziale, il servizio dietetico e psicologico). Significa essere reperibile 24 ora su 24, 7 giorni su 7. Più che un lavoro la sua è una missione. Come le infermiere, anche loro parecchio oberate.
«Secondo una ricerca inglese, uno specialista in diabetologia dovrebbe seguire al massimo settanta famiglie, in Ticino ne vengono seguite oltre cento. Valuto ogni nuovo caso e sono reperibile 365 giorni su 365, anche quando sono in ferie. Oggettivamente siamo sottodotati per una patologia in chiaro aumento nei bambini. Avremmo sicuramente bisogno di più risorse e personale», precisa il medico. Il diabete, a differenza di altre malattie, non fa scalpore perché i bambini di regola, non muoiono. Il suo paziente più giovane aveva 11 mesi. «Dopo ogni nuova diagnosi, si deve contare un ricovero di almeno una settimana, più i bimbi sono piccoli, più il caso è complesso», precisa lo specialista, che 16 anni fa ha iniziato a costruire quello che oggi è il servizio di endocrinologia e diabetologia pediatrica ubicato all’ospedale San Giovanni di Bellinzona. Il pediatra non ha un vice o un sostituto. «Pochi colleghi si formano in endocrinologia, chi lo fa, di regola, si ferma nei centri universitari». Anche il dottor Balice ha fatto la sua esperienza all’ospedale ChUV di Losanna poi ha deciso di rientrare in Ticino. «Uno dei nostri obiettivi è che il nostro servizio diventi un centro di formazione per avere professionisti formati», precisa.

In Svizzera, si stima che 20’000 persone abbiano il diabete di tipo 1 (e 470’000 il diabete di tipo 2). La tempestività è importante. Il ritardo della diagnosi può causare un grave scompenso metabolico, la chetoacidosi diabetica appunto, che si accompagna a difficoltà respiratoria (il bambino respira più affannosamente per ridurre l’acidità), dolori addominali, vomito fino al coma. Necessità di urinare più spesso e tanto, aumento della sete, progressiva perdita di peso e nonostante una gran fame, sono i tipici sintomi d’insorgenza del diabete di tipo 1. Una patologia autoimmune caratterizzata dall’eccessiva presenza di glucosio nel sangue, provocata dall’insufficiente produzione di insulina (l’ormone che regola la glicemia). Il sistema immunitario di fatto distrugge le cellule beta delle isole di Langerhans del pancreas, deputate alla produzione dell’insulina, comportando una carenza insulinica assoluta.
Molti genitori al momento della diagnosi si sentono persi, pensano di aver fatto degli errori, alcuni si sentono, a torto, in colpa. «Nel 20% dei casi c’è una predisposizione genetica. Per il resto la causa è prevalentemente autoimmune», precisa.

La sola certezza è che la patologia è ben curabile ma non è guaribile. Chi ne è affetto necessita per tutta la vita di somministrazioni di insulina, ma può avere una vita del tutto normale. «Anzi, la speranza di vita dei diabetici è attualmente più lunga probabilmente perché ha una migliore igiene di vita, soprattutto sul piano dietetico». Quando il paziente è piccolino, i genitori devono farsi carico della malattia non-stop, preoccupati soprattutto di quello che succede e succederà fuori casa (a scuola, nelle attività sportive, alle feste con gli amici). L’evoluzione tecnologica di apparecchi piccoli sia per erogare l’insulina che per monitorare la glicemia, anche senza tubicini esterni, si sta rivelando un valido supporto per una migliore gestione del diabete fin dalla più giovane età. «Vi è ora la possibilità di sostituire il classico controllo glicemico con una puntura al dito con il monitoraggio continuo della glicemia grazie a sensori che possono inoltre dialogano con un microinfusore, che rilascia o diminuisce l’erogazione d’insulina anche in modo semi autonomo. Siamo ancora lontani dalla soluzione di un pancreas artificiale, ma queste nuove tecnologie hanno migliorato la qualità di vita del paziente e di tutta la famiglia, ciò che rappresenta un importante obiettivo oltre a quello di avere un buon equilibrio per evitare le complicanze a lungo termine», precisa.
Per William Berni e sua moglie Dominique c’è voluto tempo per metabolizzare la brutta notizia. «Non sapevo bene che cosa fosse il diabete. Quando mi hanno detto che mia figlia era grave, mi è crollato il mondo addosso». Tre mesi fa, la piccola Blue (3 anni) è stata ricoverata d’urgenza all’ospedale San Giovanni. C’è voluta una settimana per ristabilire valori parecchio sballati, il suo pancreas non funzionava quasi più. «Con Blue, non eravamo rigidi sull’alimentazione, seguivamo i suoi desideri. Ci siamo chiesti se avevamo sbagliato. Ma non ci sono colpe, nemmeno i medici sanno spiegare perché succede. Quello che importa è che mia figlia, malgrado il diabete di tipo 1, avrà comunque una vita normale», racconta papà William.
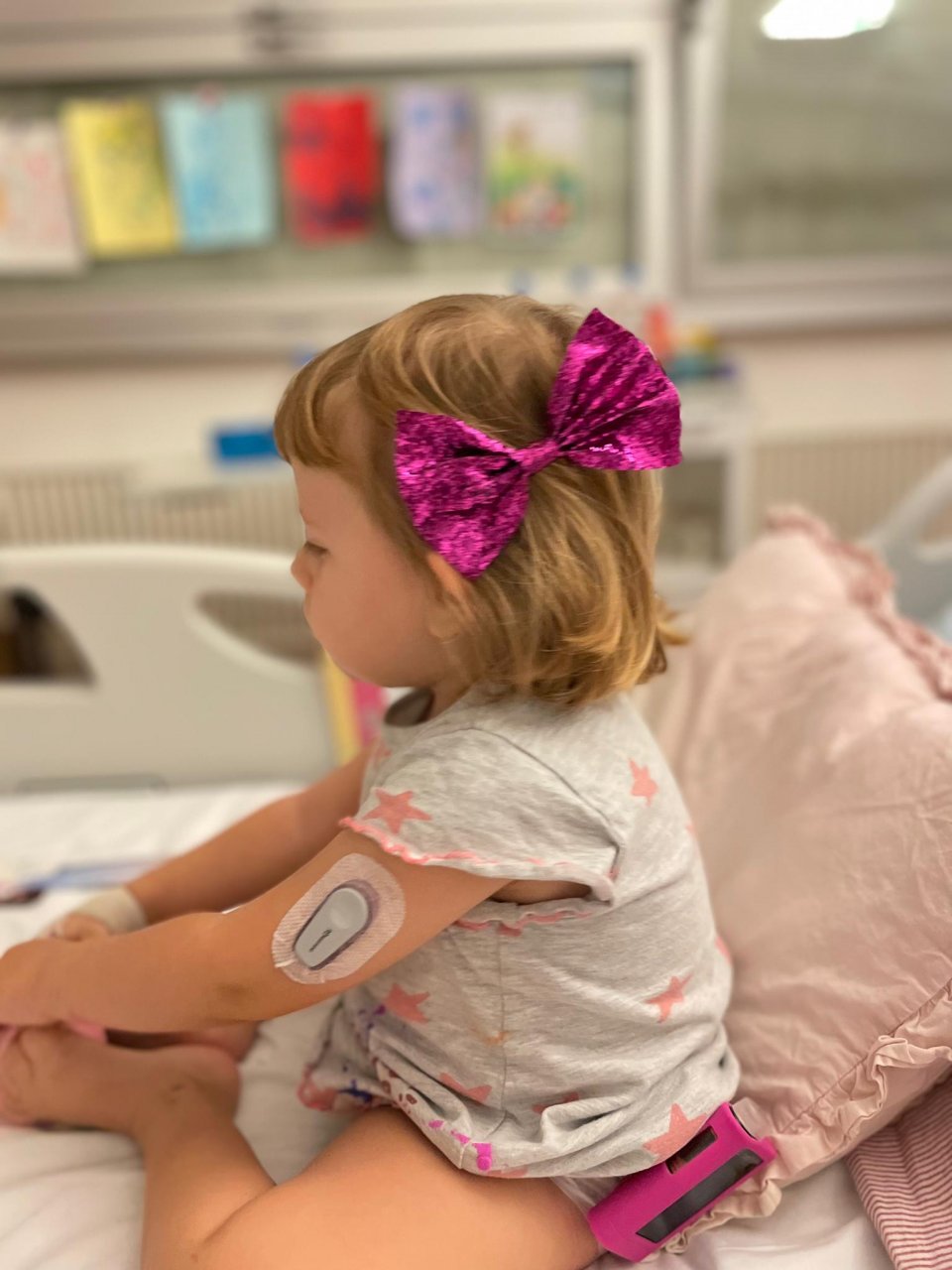
È stata mamma Dominique ad accorgersi che qualcosa non andava. «Blue è una bimba vivace, ma ha iniziato a buttarsi sul divano, non voleva giocare, aveva sempre sete, davvero tanta sete, di notte faceva tanta pipì nel letto. Pensavamo fosse il pannolino storto, ma dopo una settimana abbiamo capito che non era così. Anche il luccichio dei suoi occhi si era spento», ricorda. Il pediatra fa ricoverare Blue d’urgenza. «Aveva due flebo nelle braccia, le hanno somministrato per tre giorni insulina per abbassarle la chetosi (una complicanza metabolica acuta del diabete)». Il medico ha fatto i complimenti ai genitori per aver evitato il coma alla figlia. «Per fortuna ce ne siamo accorti in tempo». Dopo la fase acuta, c’è stata l’istruzione e al rientro a casa, le regole sono cambiate. «Ora ci sono orari da rispettare per i pasti, si pesa e misura tutto. A volte si corre di notte per correggere la glicemia. Grazie ad un’applicazione sul telefonino posso collegarmi al sensore che misura la glicemia e alla pompa di insulina e leggere i valori. La tecnologia aiuta, ma c’è un grande controllo da fare, richiede attenzione, disciplina e tanta energia», precisa. Non è facile spiegare ad una bimba così piccola che deve sempre avere un microinfusore attaccato al sedere. Blue ha costantemente due aghi nel corpo, che vanno cambiati regolarmente. «Ogni volta si ribella, non le piace. Le ho detto che la pompa è il suo telefonino, come quello del papà, e non deve mai perderlo. Infatti se si stacca viene subito a segnalarcelo». Mese dopo mese la famiglia sta ritrovando un nuovo equilibrio.
Un anno e mezzo fa, in piena pandemia, Sebastian, allora undicenne, sviene e finisce in cure intense all’ospedale San Giovanni di Bellinzona. «Vomitava e stava male. Pensavamo fosse una gastroenterite, quando i medici hanno parlato di diabete, stentavo quasi a crederci», racconta Alana Carlini. La incontriamo a Locarno con il figlio Sebastian. «Avevo sempre sete, dovevo bere molto anche di notte e facevo tanta pipi», ricorda il giovane del periodo prima del ricovero. È rimasto dieci giorni in ospedale per riequilibrare i valori, i primi tre giorni sono stati duri: «I medici mi chiedevano dove ero, io pensavo di essere in un aeroporto». Sogni e realtà si mischiavano. «Avevo fame, ma non riuscivo a mangiare nulla, ogni boccone mi procurava un forte mal di testa, se mi alzano mi girava tutto». Sebastian racconta con un certo distacco quei momenti, ora è sereno, mi mostra la sua pompa per l’insulina e il display coi dati. «A scuola i miei compagni pensavano fosse un telefonino, nessuno l’aveva ancora, erano incuriositi, così ho spiegato a che cosa serviva». Docenti e cuoco della scuola privata hanno fatto una formazione con l’infermiera specializzata dell’ambulatorio di endocrinologia e diabetologia pediatrica. La madre Alana insegna inglese e francese nella stessa scuola di Sebastian. I due mangiano insieme. «Sono contenta di poterlo seguire a scuola, non ero ancora pronta a lasciarlo andare. Arriverà il momento e lo affronteremo», dice. Sebastian si appoggia a lei, pasto dopo pasto, spuntino dopo spuntino, per calcolare i ‘bolo’, ossia la quantità di insulina da iniettarsi, che varia di volta in volta in base alla glicemia, al tipo di cibo e attività, all’orario. «Sono calcoli complicati, li faccio con la mamma», aggiunge.

Si impara cammin facendo. «Ci vuole disciplina e attenzione. In caso di bisogno possiamo chiamare l’infermiera dell’ambulatorio di endocrinologia e diabetologia pediatrica. Sono tutti molto gentili e facilmente reperibili, malgrado devono seguire davvero tante famiglie. Trovo davvero peccato che non venga formato più personale specializzato per seguire le numerose famiglie con un bimbo diabetico. Quando Sebastian è stato ricoverato era agosto, il dottor Balice partiva per le ferie. Non ha un sostituto specializzato e dalle sue vacanze ha seguito Sebastian. C’è sempre stato anche se da lontano. Mi chiedo perché l’ospedale non rafforza questo importante servizio, dove il personale è oberato», si chiede Alana.
Effettivamente l’ambulatorio deve seguire oltre cento famiglie ed i casi, purtroppo, sono in aumento.
La parte più difficile, continua Alana, è quando lasci l’ospedale, ti fanno l’istruzione ma poi fuori devi imparare a gestire tutto. «All’inizio avevamo paura di sbagliare, ad ogni momento corri a controllare i valori. Ora va meglio, facendo si impara. Ad esempio abbiamo scoperto che anche le emozioni influenzano la glicemia. Tende ad alzarsi quando Sebastian fa attività che ama, come la matematica o l’hockey».
Una malattia che fa crescere in fretta. «Sebastian ha dovuto diventare molto responsabile». Anche il fratello più giovane, Edward, vive in diretta la nuova avventura. «Qualche giorno fa mi ha commossa. Mi ha detto: ‘Mamma se avessi un solo desiderio da esaudire, chiederei che Sebastian possa guarire, o forse che io non abbia più paura’». Insomma il diabete diventa un affare di famiglia che coinvolge tutti. Un cammino da fare insieme.
Grazie alla tecnologia c’è un certo effetto tranquillizzante sui pazienti divenuti più consapevoli e sui genitori pronti a intervenire a fronte di una reale necessità generata dal suono dell’allarme. L’adolescenza resta comunque la fase più delicata. L’obiettivo del servizio di endocrinologia e diabetologia pediatrica è, passo dopo passo, insegnare ai piccoli pazienti a gestirsi. «Verso i 12-14 anni, inizia una delicata fase di transizione, dove l’adolescente impara a farsi carico della sua malattia in modo indipendente. La maggior parte ce la fa; di regola chi inizia nei primi anni di vita fa meno fatica ad adattarsi. Alcuni pazienti, soprattutto adolescenti presentano più difficoltà nell’accettare la malattia e di conseguenza possono avere periodi di scompenso glicemico anche grave, sono casi rari, ma succede di doverli soccorrere in coma ipoglicemico/iperglicemico», precisa il responsabile del servizio, il dottor Piero Balice.
E guardando al futuro, la nuova frontiera «sono le cellule staminali che imparano a produrre insulina, ma ci vorrà ancora tempo».
All’inizio della pandemia c’è stata una certa apprensione, ma per fortuna, continua lo specialista, l’accesso all’insulina - il farmaco salvavita per i pazienti diabetici - e ai microinfusori non ha subito ritardi. Le casse malati prevedono un tetto di spesa annuo per ogni paziente. «Di regola sono sufficienti per coprire tutte le spese, ma ogni apparecchio va giustificato dal medico. La nuova sfida è ottenere il rimborso dall’assicurazione di base per il nuovo spray salvavita contro l’ipoglicemia». Una soluzione immediata al calo repentino ed eccessivo della glicemia nei diabetici, che può portare alla perdita di coscienza: non potendo somministrare zuccheri per bocca, è necessario che un’altra persona intervenga subito con il glucagone per riportare rapidamente la glicemia nella norma. È disponibile per iniezione ma è necessario qualcuno in grado di somministrarlo. In italia lo spray è gratuito per i pazienti, in Svizzera lo copre la complementare. «Quando una persona diventa diabetica allo stato attuale nessuna cassa malati è disposta a stipulare una complementare», precisa.